O quisto sacroccígeo tornou-se uma doença comum na consulta de cirurgia pediátrica desde que passámos a tratar os adolescentes até aos 18 anos. Trata-se de um quisto na região do cóccix que pode apresentar-se com uma fístula por onde sai algum pêlo e pús. Por isso, é comum falar-se em fístula pilonidal, sinus pilonidal ou sacrococcígeo, quisto ou cisto pilonidal, e outras variantes destes nomes.
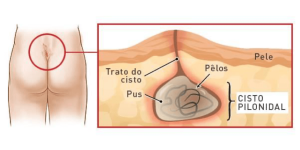
Ao contrário do que algumas teorias anteriores defendiam, o quisto sacrococcígeo não é congénito. Não é porque o bebé tem uma pequena impressão (ou pit ou sinus) entre as nádegas que desenvolverá obrigatoriamente um quisto sacrococcígeo. Esta doença é adquirida e trata-se basicamente de um pêlo encravado que, pela sua localização e anatomia local, tem tendência a crescer para dentro da pele, inflamar e formar um quisto à sua volta. Sabendo disto, percebe-se porque é que aparece mais a partir da adolescência, nas pessoas mais peludas (há um predomínio, no sexo masculino) ou em pessoas passem muito tempo sentados sobre o cóccix, seja pela profissão (por exemplo, motoristas) seja por certos desportos (por exemplo, canoagem) e nos obesos.
A zona inter-nadegueira tem uma conformação que ajuda a que o quisto continue a crescer sem grandes sintomas até ao dia em que infecta e acumula pús. Este pús pode ter que ser drenado (há quem goste de dizer ‘lancetado’) ou sair espontaneamente pela tal fístula que pode fechar, ficar aberta durante meses, ou abrir e fechar de forma intermitente. Seja qual fôr o cenário, o mais provável é precisar duma cirurgia definitiva.
A cirurgia clássica para o quisto é tecnicamente simples e consiste na excisão do quisto e dos trajectos fistulosos com sutura da ferida cirúrgica (encerramento primário) ou deixando a ferida aberta para cicatrização por segunda intenção (encerramento secundário). Em qualquer dos casos, o tempo de cicatrização é longo (mínimo de 15 dias), doloroso e muito pouco prático, pois o doente tem que ficar deitado de barriga para baixo durante o tempo de cicatrização. O adolescente fica impedido de ir às aulas, de passear com os amigos, praticar desporto, etc.
Apesar de ser uma cirurgia simples do ponto de vista técnico que se aprende logo no primeiro ano de estágio, ela está associada a uma taxa grande de complicações que vão desde a infeção da ferida, à hemorragia, à deiscência (abertura, desgarre) da sutura, à recidiva (recorrência da doença). Nalgumas publicações internacionais, 40% dos doentes têm novo quisto ou fístula. Por vezes, ele aparece passados vários anos. Portanto, é um bocadinho ingrato para os cirurgiões, que detesta ter complicações. E mais ingrato ainda para os doentes que terão de ser submetidos a mais tratamentos e mais cirurgias.
Cirurgia Minimamente Invasiva
Em 2013, um cirurgião geral italiano (Piercarlo Meinero) apresentou uma técnica endoscópica menos invasiva para o tratamento destes quistos em adultos: Endoscopic pilonidal sinus treatment (E.P.Si.T.). A técnica consiste em aproveitar os trajectos fistulosos para introduzirmos uma câmara com canal de trabalho, que usamos para limpar e cauterizar todo o quisto sem ter que fazer uma grande incisão.
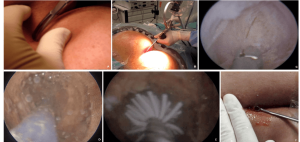
A tecnica endoscópica utiliza um aparelho que permite visualizar o quisto através dos orifícios e fístulas. Ao contrário das técnicas de laser, a destruição do quisto é feita com visualização direita.
No final, as fístulas ‘limpas’ ficam abertas para drenar o líquido decorrente da cirurgia. Em vez de ficar imobilizado durante semanas, o doente sai da cirurgia já sentado e pode levar uma vida normal e sem dor. Da minha experiência, a maioria não toma nenhum alnalgésico após a cirurgia. A taxa de recorrência parece ser semelhante entre as duas técnicas, mas a vantagem em termos de conforto é evidente.
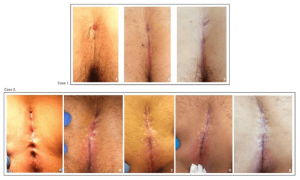
O Caso 1 trata-se de uma primeira cirurgia endscópica. A imagem (A) foi tirada antes da intervenção, a (B) um mês pós-operatório e (C) 3 meses pós-operatórioonths. O Caso 2 trata-se de um doente que tinha sido operado duas vezes por via clássica e a quem fizemos o tratamento endoscópico. A imagem (A) foi tirada antes da cirurgia, a (B) 1 mês pós-operatório, (C) 2 meses, (D) 3 meses e (E) 6 meses pós-operatório.
Eu tive a oportunidade de experimentar esta técnica muito cedo e tenho a utilizado desde 2015. Em 2018, publicámos o primeiro estudo mundial comparativo desta técnica na população pediátrica no Journal of Pediatric Surgery.
No Congresso Europeu de Cirurgia Pediátrica Endoscópica de 2021 apresentámos os resultados desta cirurgia endoscópica realizados por nós entre Janeiro de 2018 e Dezembro de 2020. Dos 49 doentes operados, 44 responderam aos questionário enviado. Em relação às técnicas clássicas, os doentes reportaram:
- menos dor (3/10 no dia imediatamente após a cirurgia)
- menor tempo para recuperação da atividade normal (cerca de 1 dia)
- menor tempo de cicatrização (cerca de 3 semanas)
- menor necessidade de re-operações (<5%)
Prevenção
A depilação (em particular, a depilação definitiva por laser) parece diminuir a progressão da doença numa fase inicial e previne a recorrência do quisto pilonidal já operado. Daí, eu recomendar a depilação com creme ou gel depilatório antes da cirurgia e durante o processo de cicatrização após a cirurgia. Um a dois meses após a cicatrização da ferida, recomendo a depilação com laser alexandrite, porque (até ver) é o que se sai melhor nos ensaios clínicos.